-
Medical journals
- Career
Power M-modus při transkraniálním dopplerovském vyšetření pro snazší diagnostiku v neurointenzivní péči – kazuistiky
: Čundrle Ivan 1; Ondrášková Helena 1; Maláska Jan 1; Breyer Lukáš 2; Zemánek Vladimír 3
: Klinika anesteziologie, resuscitace a intenzivní medicíny FN Brno a LF MU 1; Anesteziologicko-resuscitační oddělení Úrazové nemocnice Brno 2; Anesteziologicko-resuscitační oddělení Nemocnice Boskovice, s. r. o 3
: Anest. intenziv. Med., 19, 2008, č. 6, s. 308-313
: Anaesthesiology - Original Paper
Článek poukazuje na možnosti použití power M-modu při transkraniálním dopplerovském vyšetření u kriticky nemocných. Formou kazuistik analyzují autoři svoje první zkušenosti s touto relativně novou metodou včetně úskalí této metody a jejích výhod a nevýhod. TCD jako neinvazivní bedside vyšetření může mimo jiné urychlit proces diagnostiky smrti mozku a tím i aktivaci systému v rámci transplantačního programu při dodržení současné právní legislativy.
Klíčová slova:
power M-modus – TCD – anestezie – intenzivní péče – smrt mozkuÚvod
Transkraniální dopplerovské vyšetření (TCD) měří kontinuálně a neinvazivně rychlost krevního proudu mozkovými tepnami.
Platí, že krevní průtok = D . V, kde D = průměr cév, V = rychlost proudu krve. Je-li průměr cév konstantní, pak vedou změny mozkového prokrvení k proporcionálním změnám rychlosti, kterou krev v mozku proudí. Protože průměr cév nelze pomocí TCD změřit, není tak možné určit krevní průtok (l . min-1), ale TCD měří rychlost proudění krve (cm . s-1).
Rychlost proudu se měří pulzními sondami o frekvenci 2 MHz, které vysílají v pravidelných intervalech ultrazvukové vlny. Reflektovaný signál je přijímán v pauzách piezoelektrickým krystalem. Posun ve frekvenci signálu je určen rychlostí proudících erytrocytů a je tedy úměrný rychlosti krevního toku. Zachycení odráženého funkčního spektra reprezentuje nejvyšší rychlost krevního toku. Mohou být určeny následující parametry: střední rychlost krevního toku, rychlost krevního toku v systole a rychlost krevního toku v diastole. V power M-modu se průtok v cévě zobrazuje červeně ve směru k sondě, modře směrem od sondy.
Normální rozmezí střední rychlosti krevního toku v a. cerebri media (38–68 cm . s-1) je relativně široké. Z tohoto důvodu by mohly být určovány měřené hodnoty jenom průběžně, ne však jako absolutní hodnoty. Ze změněných hodnot vypočtený pulzatilní index (PI = Vsyst – Vdiast . Vstřední-1) můžeme vztáhnout (jen jako velmi hrubé a sporné vodítko) k mozkovému cévnímu odporu (CVR). V literatuře jsou uvedeny index pulzatility a rezistence, veličiny odvozené z rychlosti krevního proudu a tvaru křivky, výhody a nevýhody [1, 2].
TCD používáme ke zjištění vazospasmů a stenóz, dále je platným ukazatelem globálního mozkového prokrvení. Oproti tomu není možné volumometrické měření regionálního mozkového prokrvení pro nemožnost určit průměr vyšetřovaných cév.
Při interpretaci měřených hodnot musíme zohlednit faktory, které ovlivňují rychlost proudění, jako je hematokrit, arteriální krevní plyny, krevní tlak, srdeční funkce atd.
Na našem pracovišti jsme měli možnost používat ve spolupráci s radiologem přístroj Waki (Atys Medical), který je určen i k transkraniální dopplerovské sonografii a je vybaven power M-modem, který byl zaveden do praxe Moehringem v roce 2000 (obr. 1, 2). TCD je nejpoužívanější neinvazivní metodou ke sledování mozkové hemodynamiky. Své uplatnění nalézá stále častěji jak v anesteziologii k monitorování během mimotělního oběhu (detekce vzduchové embolie), řízené hypotenze a karotické endarterektomie, tak v intenzivní péči ke kvantifikaci stupně vazospasmů po subarachnoidálním krvácení. Dále umožňuje u kriticky nemocných sledovat hemodynamiku u kraniocerebrálního poranění a ischemicko-anoxické postižení. V neposlední řadě může určit zástavu oběhu v mozku a stát se časovým spouštěčem protokolu smrti mozku [2, 3, 4]
1. Transkraniální dopplerovský záznam průtoku krve intrakraniálními cévami v M-modu Hloubka příslušné arterie se v M-modu zobrazuje na vertikální ose, čas na ose horizontální a intenzita posunu dopplerovského signálu jako intenzita barvy. Směr toku k sondě je současně kódován červeně, od sondy modře. LMCA – a. cerebri media l.sin, LACA – a. cerebri anterior l.sin, RACA – a. cerebri anterior l.dx. 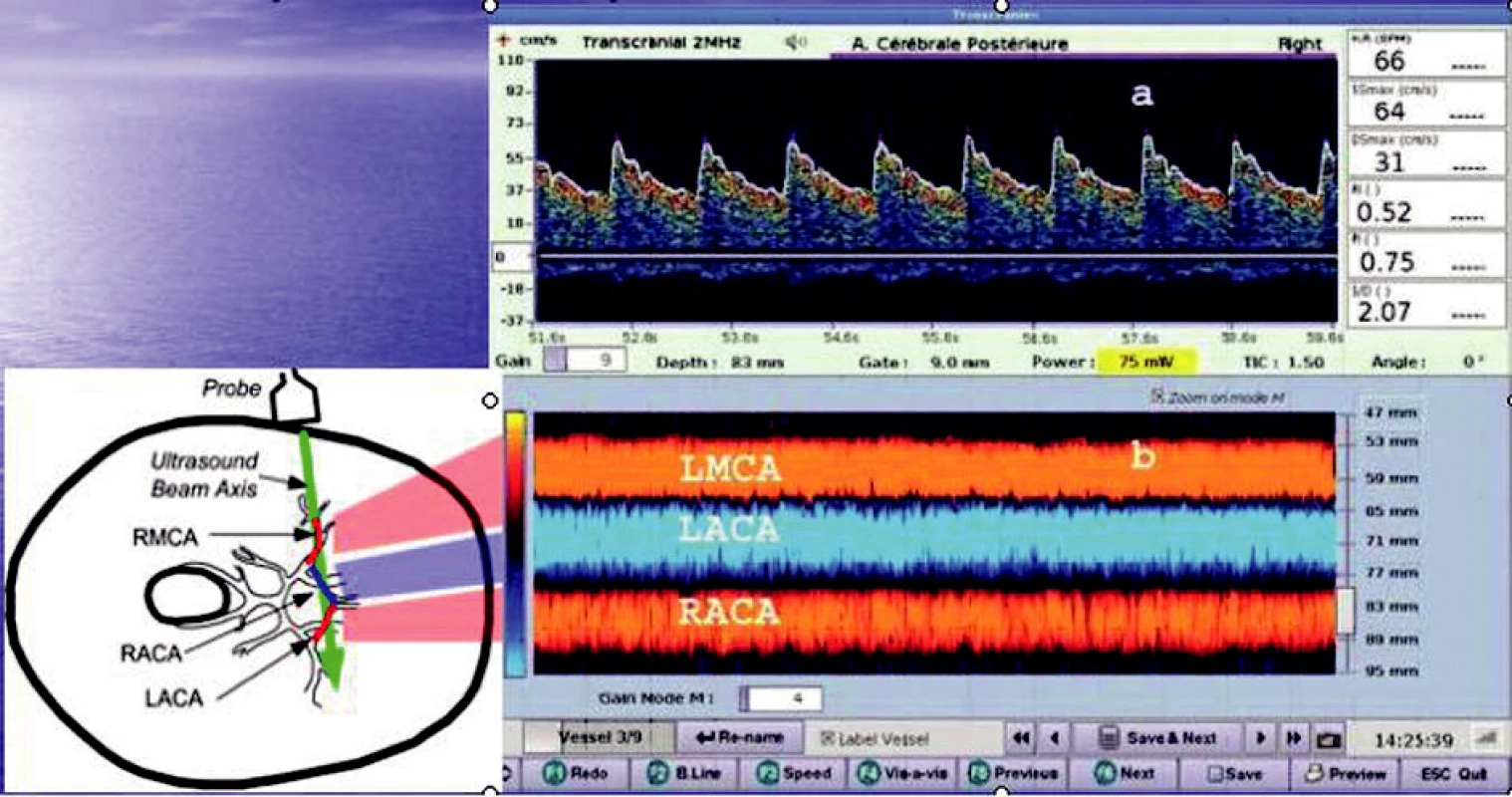
2. Přístroj Waki (Atys Medical) vybavený M-modem* používaný na našem pracovišt 
Přístroj je přenosný, vybavený dokonalým softwarem a po zaškolení může být používán zatím jen orientačně na ARO a JIP k bedside monitorování. Po testech sami na sobě (hyperventilační test – 25 dechů za minutu, hyperemický test – komprimace prsty a. carotis interna l.dx. po dobu 15 sekund – obrázky 3, 4), jsme přistoupili k monitorování magistrálních tepen mozku u samotných nemocných. V indikovaných případech jsme testovali průtok také na a. ophtalmica.
3. Hyperventilační test V dolním okně záznam maximální průměrné rychlosti (Xavr) na a. cerebri media l.dx. při normoventilaci, následuje záznam maximální průměrné rychlosti (Xavr) při hyperventilaci 25 dechů/min s charakteristickým poklesem této rychlosti navozenou hypokapnií. 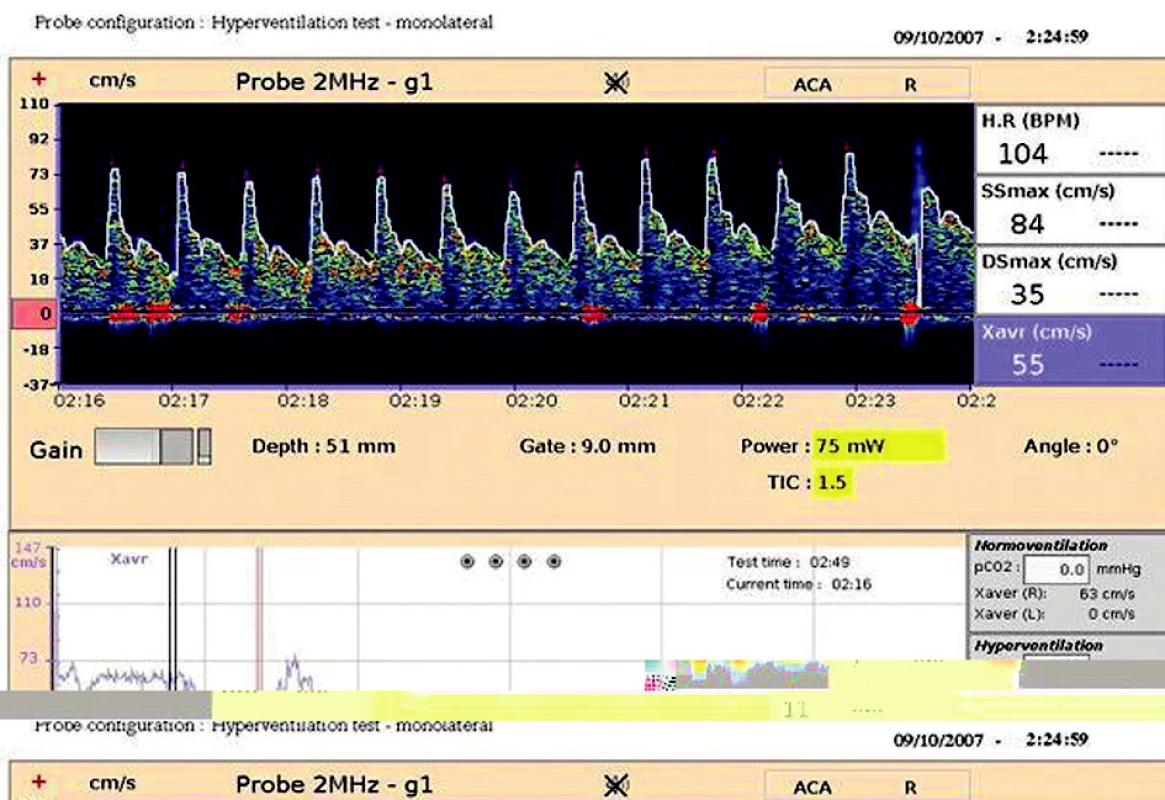
4. Hyperemický test V dolním okně záznam rychlosti průtoku krve na a. cerebri media l.dx. před kompresí a. carotis communis l.dx., následuje komprese a. carotis communis l.dx. po dobu 10 sekund s cha - rakteristickým poklesem rychlosti průtoku na a. cerebri media l.dx., po uvolnění komprese dochází ke kompenzatornímu zvýšení rychlosti průtoku krve. 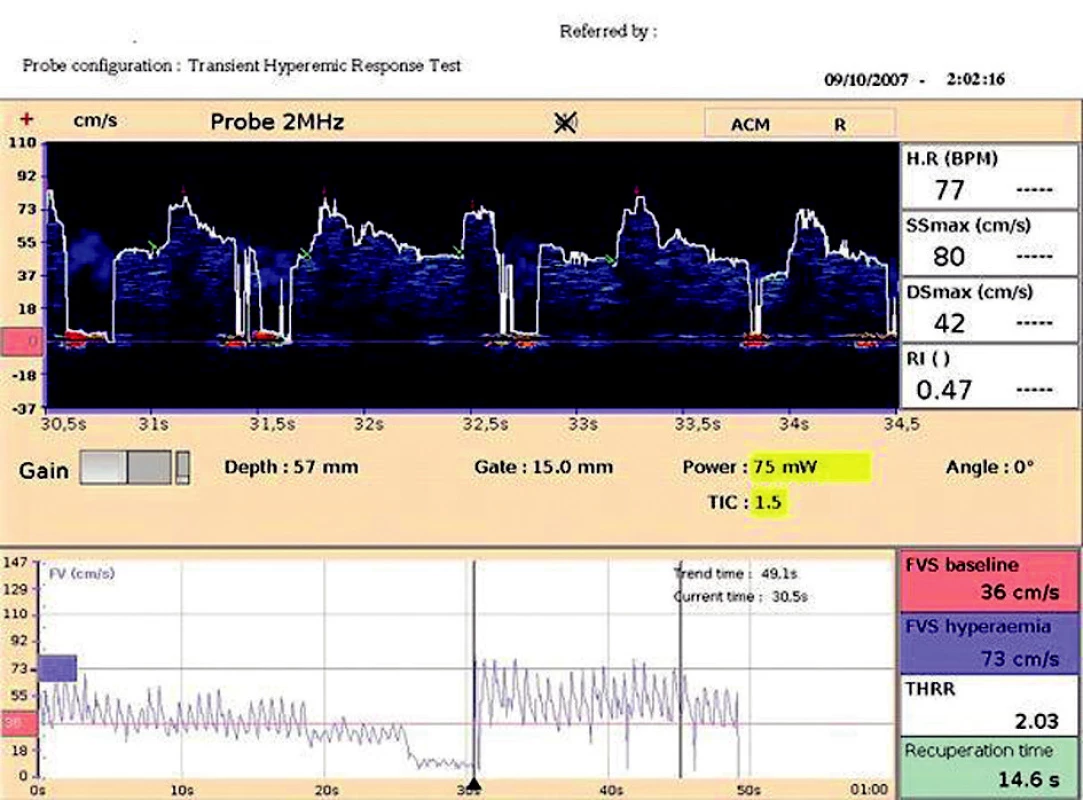
Kazuistiky
Nemocný č. 1
Pacient se základní diagnózou karcinom laryngu byl hospitalizován na ARO pro akutní respirační insuficienci. Dochází ke zhoršení stavu a pro fibrilaci komor byla provedena KPR. TCD záznam (obr. 5 ) na a. cerebri media (ACM) byl proveden s odstupem 2 hodin po KPR. Pacient byl v okamžiku měření normotenzní, bez podpory inotropiky, s optimálními krevními plyny a krevním obrazem. Dopplerovský záznam prokazuje snížené maximální průtokové rychlosti v systole a diastole (Ssmax a Dsmax), sníženou maximální průměrnou rychlost (Xavr) a z těchto hodnot vypočtený vysoký index pulzatility (PI = Ssmax – Dsmax . Xavr-1). Zemřel na ARO.
5. TCD záznam na a. cerebri media Zobrazuje snížené maximální rychlosti průtoku krve v systole a diastole (SSmax a DSmax) a sníženou maximální průměrnou rychlost (Xavr). 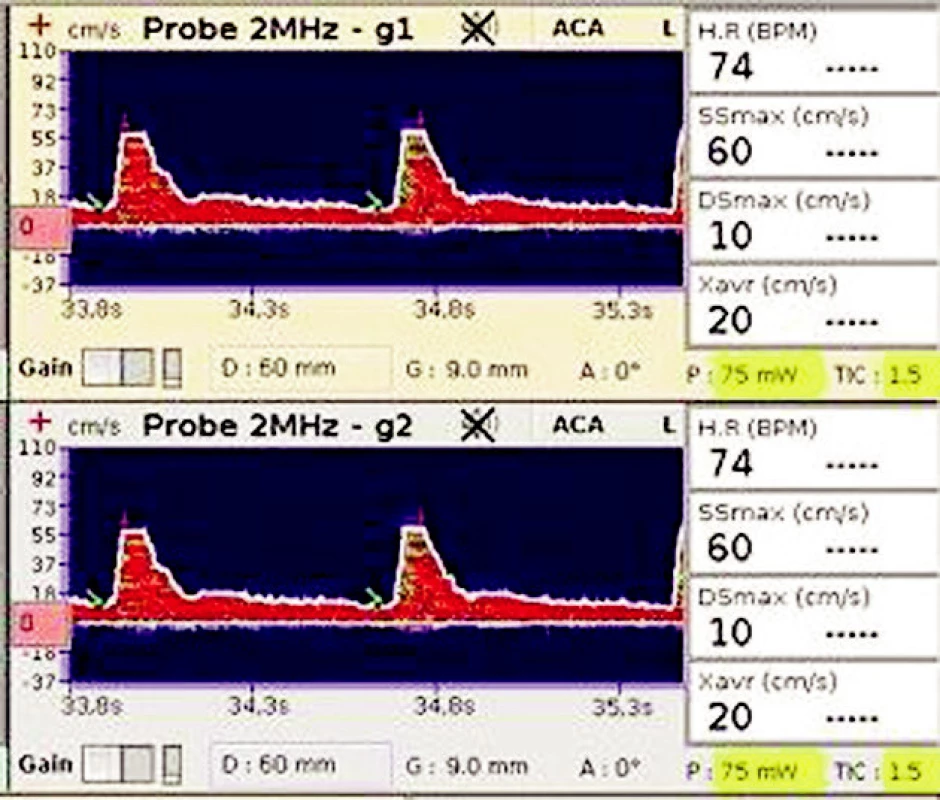
Nemocný č. 2
Polymorbidní pacient byl hospitalizovaný pro akutní kardiální selhání, stav progredoval do kardiogenního šoku. TCD záznam (obr. 6) na a. cerebri media (ACM) prokazuje porušenou mozkovou autoregulaci (malá diference SSmax a Dsmax a z nich vypočtený nízký index pulzatility – PI ). V čase měření byl pacient na maximální podpoře inotropiky, MAP 50 mm Hg, pH 7,20, mírná hyperkapnie a hypoxémie. Zemřel za 12 hodin.
6. TCD záznam na a. cerebri media Zobrazuje nízké maximální rychlosti v systole a diastole (SSmax a DSmax ) s malou diferencí mezi těmito rychlostmi svědčící pro porušenou mozkovou autoregulaci. 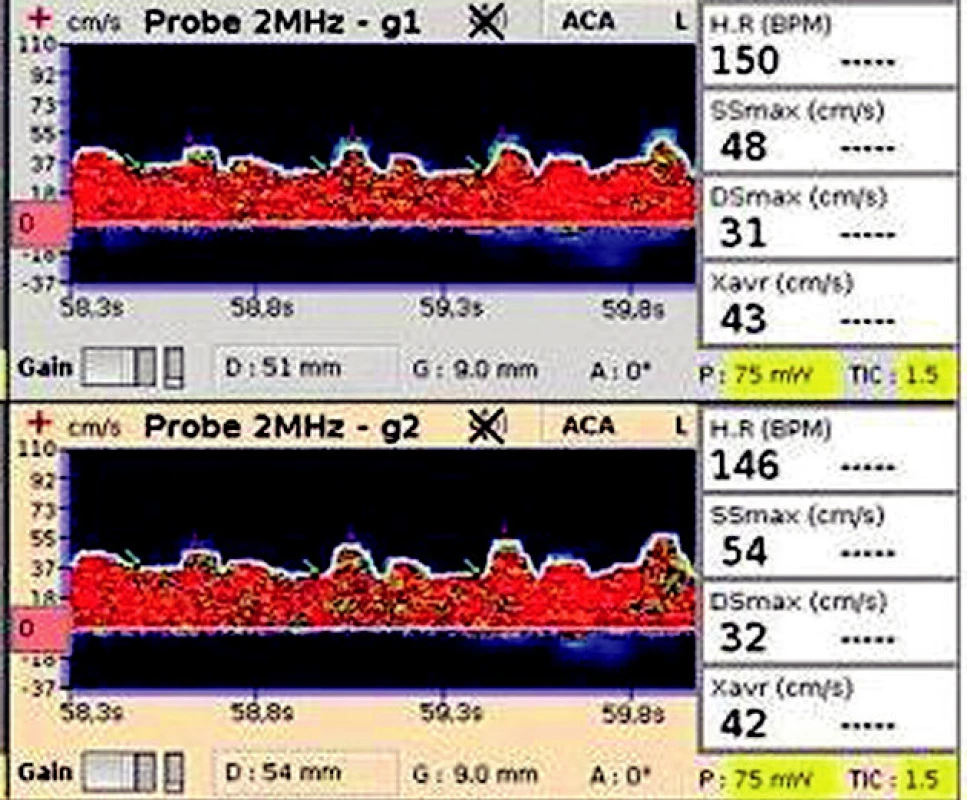
Nemocná č. 3
30letá pacientka s mentální anorexií byla přijata na ARO v závažném stavu s akutní dechovou nedostatečností při oboustranné bronchopneumonii a se závažným metabolickým rozvratem, s následnou protrahovanou kardiopulmonální resuscitací. S odstupem 6 hodin od KPR bylo provedeno TCD vyšetření (obr. 7) na a. cerebri media (ACM) s nálezem minimálního průtoku v systole (Ssmax) a vymizelého toku v diastole (Dsmax). TCD záznam (obr. 8) na a. opthalmica (AO) zobrazuje nízkou rychlost toku krve v systole (SSmax) s minimálním průtokem v diastole (Dsmax) a nízkou průměrnou maximální rychlostí (Xavr). V okamžiku měření byla pacientka v bezvědomí se široce dilatovanými zornicemi bilaterálně, bez analgosedace, MAP 70 mm Hg s malou podporou oběhu inotropiky. Mírná acidóza, krevní plyny v normě. Neurologické konzilium stav uzavřelo jako areflexii nad C1. Zemřela za 24 hodin.
7. TCD záznam na a. cerebri media Zobrazuje minimální rychlost průtoku krve v systole (SSmax) a téměř vymizelý průtok krve v diastole (Dsmax). 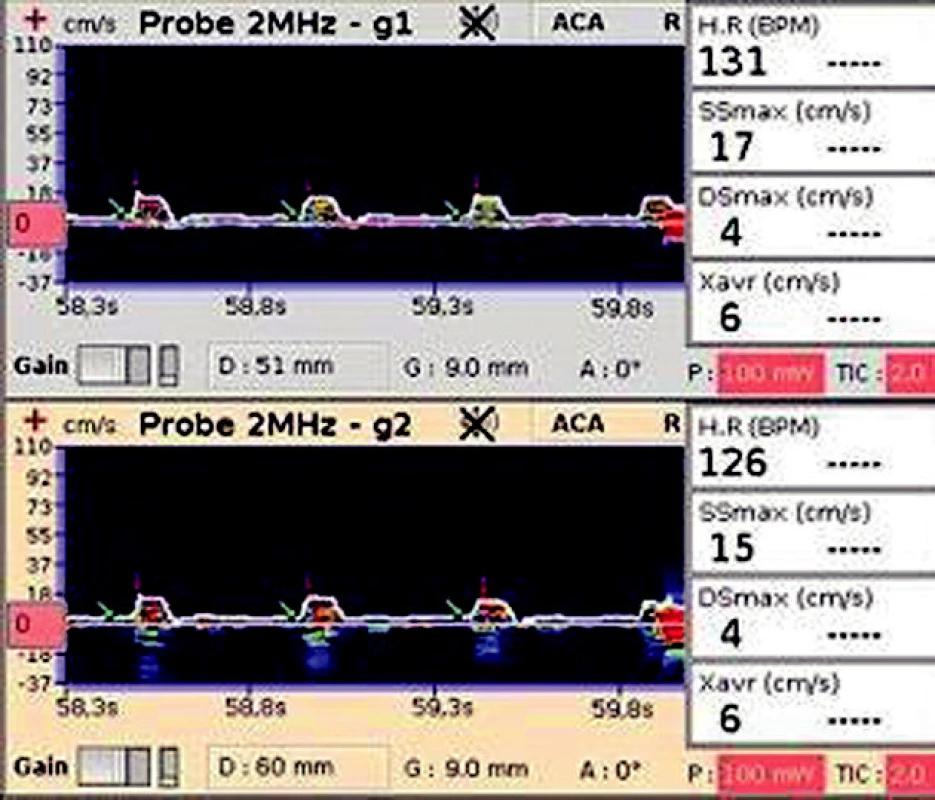
8. TCD záznam na a. opthalmica zobrazuje nízkou maximalní systolickou a diastolickou rychlost (SSmax, Dsmax) a nízkou průměrnou maximální rychlost (Xavr) 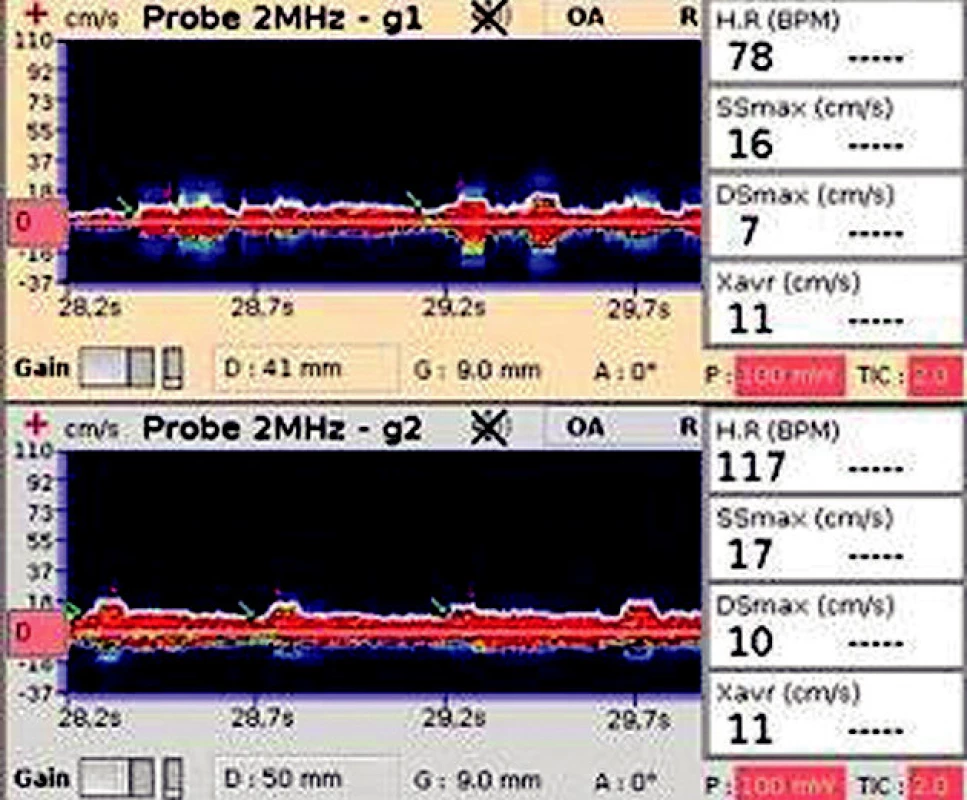
Nemocná č. 4
73letá pacientka byla hospitalizována na ARO pro multiorgánové selhání po akutním renálním selhání při těžké dehydrataci po závažných průjmech. Od příjmu na ARO v bezvědomí, v metabolickém rozvratu s hyperosmolaritou, s progresí oběhového selhání. Resuscitační péče včetně CRRT. TCD záznam (obr. 9) na a. cerebri media zobrazuje nízké maximální průtokové rychlosti (SSmax, Dsmax, Xavr), z těchto hodnot byl vypočten vyšší index pulzatility (PI). TCD záznam (obr. 10) na karotickém sifonu zobrazuje nízké maximální průtokové rychlosti (SSmax, Dsmax, Xavr). V okamžiku měření pacientka komatózní, s počínající mírnou dilatací zornic, MAP 60 mm Hg při maximální podpoře inotropiky. Těžká metabolická acidóza, iontová dysbalance, výrazná hyperosmolarita. Zemřela za 24 hodin.
9. TCD záznam na a. cerebri media Zobrazuje nízké maximální rychlosti v systole a diastole (SSmax a Dsmax), nízkou průměrnou maximální rychlost (Xavr). 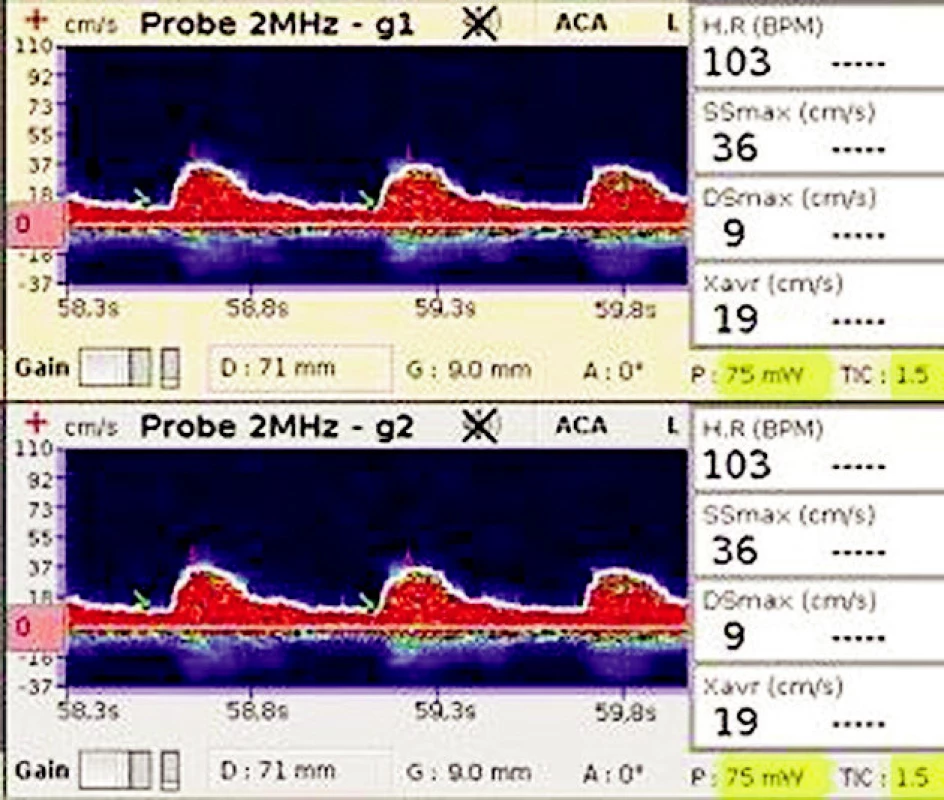
10. TCD záznam a karotickém siphonu l.dx. Zobrazuje nízkou maximální systolickou a diastolickou rychlost (SSmax a Dsmax), nízkou průměrnou maximální rychlost (Xavr). 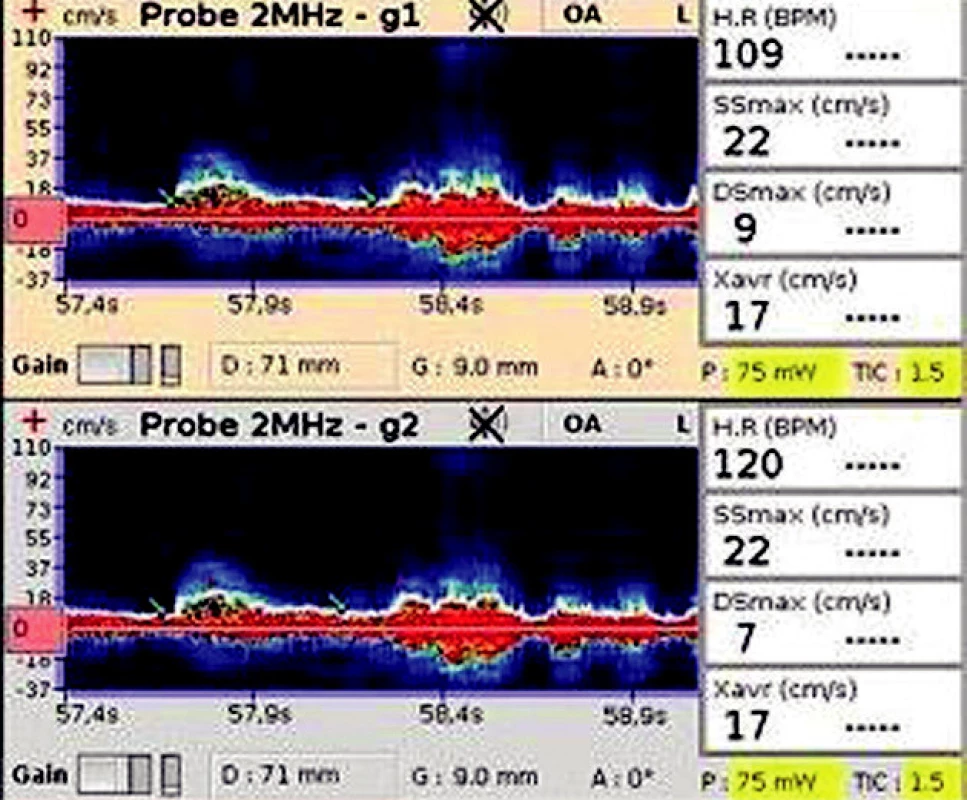
Nemocný č. 5
72letý pacient byl hospitalizován na ARO pro kardiální selhání při akutním infarktu myokardu s nutností umělé plicní ventilace a podpory oběhu inotropiky. TCD záznam (obr. 11) na a. cerebri media zobrazuje snížené maximální průtokové rychlosti (SSmax, Dsmax, Xavr) s vyšším indexem pulzatility. Pacient byl v okamžiku měření ventilován, sedován, oběh podporován nízkou dávkou inotropik s MAP 89 mm Hg. pH, krevní plyny a krevní obraz v normě. Pacient přežívá na ARO.
11. TCD záznam Zobrazuje snížené maximální rychlosti v systole a diastole (SSmax a Dsmax) a sníženou průměrnou maximální rychlost (Xavr). 
Diskuse
Záznamy, které jsme pořídili u nehomogenní skupiny kriticky nemocných, zachycují obecně základní změny hemodynamiky zjištěné pomocí TCD. Zcela chybí vyšetření nemocného s kraniocerebrálním traumatem, u kterých tato metoda patří k nejpoužívanějším. Transkraniální dopplerovská ultrasonografie byla zavedena do praxe v 80. letech 20. století, později následovala transkraniální duplexní sonografie a od této doby prochází tyto metody neustálým rozvojem a nachází široké uplatnění v rámci neurologie, neurointenzivní péče a anesteziologie.
TCD se často používá během karotické endarterektomie k detekci změn rychlosti průtoku na operované tepně, při mimotělním oběhu je možné dopplerem detekovat vzduchovou embolii a během mírné hypotermie (31–33 °C) dokonce vyšetřit eventuální dysfunkci cerebrální auroregulace. Použijeme-li formuli CPP = MAP – CVP a CVR = CPP – CBFV, je možné na a. cerebri media vypočítat indexy statické a dynamické autoregulace – žádné signifikantní změny však nebyly během mírné hypotermie prokázány [5].
Další možností využití TCD v neurochirurgii je diagnostika při endoskopických výkonech. Jsou často považovány za minimálně invazivní, ale mohou být občas doprovázeny prodlouženým probouzením nemocného z anestezie. Endoskopický výkon může být spojen s vysokými výstupy cerebrálního tlaku, a i když systémový tlak nejeví varovné známky zvýšeného ICP, během vyšetření temporálně umístěné sondy se mohou vyskytovat tvary vln, konzistentní s „near intracranial circulatory arrest-like“. Prevencí pak může být zamezení excesivní irigace tekutinami [6).
Měřením rychlosti krevního průtoku v retrobulbární arterii v očním lékařství se posuzuje závažnost patologie, např. glaukomu. Pokud se musí retrobulbární cirkulace vyšetřovat v celkové anestezii (u dětí), je známo, že rychlost CBF nejméně modifikuje sevofluran, a to i ve vysoké koncentraci. Avšak jeho účinek na průtok v retrobulbární cirkulaci není dobře znám. Vysoká alveolární koncentrace sevofluranu snižuje rychlost proudu v a. ophtalmica, ale nikoliv v a. cerebri media. Tento účinek nelze vysvětlit žádným známým autoregulačním mechanismem [7].
TCD neodráží přímo změny v ICP. Dá se ale využít během laparoskopických výkonů u pacientů s ventrikuloperitoneálním zkratem. Pokud je překročen doporučený nízký insuflační tlak (do 15 cm H2O) kapnoperitonea, projeví se dysfunkce zkratu, což můžeme dopplerovsky monitorovat [8].
Rovněž by se jistě dala dopplerem dokumentovat bezpečná hranice autoregulace během anestezie se zavedenou hypotenzí [9].
Zajímavé je také zjištění, že závažná hypoxie, která je spojena se zhoršením regulace cerebrální cirkulace detekované pomocí TCD, může hrát roli v patogenezi vysokohorské nemoci [10].
V neurointenzivní péči je využití TCD rozsáhlé a nabývá stále na významu. Trendem je získávání výsledků pomocí TCCS (transcranial color-coded sonography). Identifikace vazospasmů je validní a přispívá k léčbě po SAH. Při vazokonstrikci cerebrálních arterií vzniká jako sekundární poškození neurologický deficit. Obecně platí, že nálezy získané TCD dobře korelují s klinickým stavem a lokalizací sraženiny na CT, a to jak u spontánního, tak u traumatického SAH [11]. Zúžení velkých cév je velmi dobře rozpoznatelné dopplerovskou sonografií, která je schopna rozpoznat angiografické vazospasmy s vysokou senzitivitou a nízkou specificitou. Jaké specifické mechanismy jsou zodpovědné za zúžení velkých tepen, nebylo dosud plně objasněno. Za spouštěcí faktor byl označen oxyhemoglobin, objevující se na zevním povrchu velkých cév.
TCD hraje významnou úlohu při výzkumu mozkového perfuzního tlaku (CPP). U zdravých dobrovolníků bylo pomocí TCD zjištěno, že noradrenalin nezvýší CPP navzdory zvýšení systémového tlaku, ale glycerol trinitrát zvýší signifikantně CPP při snížení MAP. Mozkový cévní tonus je důležitou determinantou CPP během farmakologicky navozených změn v arteriálním tlaku [12].
Dosud se nepředpokládá, že by CBF (cerebral blood flow) za normálních okolností významně závisel na změnách srdečního výdeje. Přibývá ovšem klinických i experimentálních důkazů, podle nichž za patologických podmínek (mozková ischémie, porucha autoregulace) mohou změny srdečního výdeje CBF ovlivňovat, a které naznačují, že inotropní podpora srdečního výdeje může přispět k léčbě pozdního ischemického inzultu [13].
U kraniocerebrálního zranění je ultrasonografie během prvních 24 hodin validní předpovědí přežití nemocného a signifikantně koreluje s ICP a CPP [14].
Co se týče smrti mozku, TCD patří již v mnoha zemích mezi přídatné metody užívané k diagnostice smrti mozku. TCD prokazuje smrt mozku výskytem systolických hrotů nebo zobrazením průtoku v systole se zpětným tokem v diastole. Musíme připomenout, že průtok může být falešně negativní. U 8 % procent populace je kostní okno nepřístupno vyšetření pomocí TCD [18], v těchto případech se někde k vyšetření používá a. opthalmica. Americká neurologická akademie TCD řadí do skupiny A, třídy II [15]. Prvním krokem při procesu stanovení smrti mozku je klinické vyšetření. Validita klinických známek nesmí být ovlivněna přítomnosti nervosvalové paralýzy nebo silné sedace. Také apnoický test může být předem vyloučený (např. respirační instabilita, vysoká krční léze), nebo není validní (u nemocných s CHOPN, kteří jsou na hyperkapnii adaptováni). V takových případech se ve světě používají přídatná vyšetření typu EEG, EP, SPECT, TCD, MRA a CT. Standardem zůstává mozková panangiografie čtyř hlavních mozkových tepen [16, 17] a mozková perfuzní scintigrafie.
Závěr
TCD nebo TCCS jsou relativně nové metody, jejichž využití na JIP včetně podezření na smrt mozku je ve spolupráci se zkušeným neurosonologem velice perspektivní a v budoucnu slibné.
Práce byla ve zkrácené formě přednesena na X. kurzu Sepse a MODS v Ostravě v lednu 2008. Zapůjčení přístroje bylo ve spolupráci s firmou Biovendor.
Došlo 1. 4. 2008.
Přijato 21. 9. 2008.
Adresa pro korspondenci:
Doc. MUDr. Ivan Čundrle, CSc.
Ukrajinská 9
625 00 Brno
e-mail: doc.cundrle@seznam.cz
Sources
1. Čundrle, I. Anestezie v neurochirurgii. In Larsen, R. Anesteziologie, 7. přepracované vydání. Grada Publishing: Praha 2004.
2. White, H., Venkatech, B. Applications of transcranial Doppler in the ICU. Inten. Care Med., 2006, 32, p. 981–994.
3. Kassab, M. Y. et al. Transcranial Doppler: An introduction for primary care physicians. JABFM, 2007, 20, p. 65–71.
4. Breyer, L. et al. Využití transkraniální dopplerovské ultrasonografie v časné diagnostice smrti mozku. In X. PG kurz Sepse a MODS, Ostrava 2008.
5. Preisman, S. et al. Preservation of static and dynamic cerebral autoregulation after mild hypothermic cardiopulmonary bypass. Brit. J. Anaesth., 2005, 95, p. 207–211.
6. Fabregas, N. Episodic High irrigation pressure during surgical neuroendoscopy may cause intermittent intracranial circulatory insufficiency. J. Neurosurg. Anesth., 2001, 13, p. 152–157.
7. Geeraertes, T. et al. Sevofluran effects on retrobulbar arteries blood flow in children. Brit. J. Anaesth., 2005, 94, p. 636–641.
8. Ravaoherisoa, J. et al. Laparoscopic surgery in a patient with ventriculoperitoneal shunt: monitoring of shunt function with transcranial Doppler. Brit. J. Anaesth., 2004, 92, p. 434–4375.
9. Lam, M. A. Change in cerebral blood flow velocity pattern during induced hypotension: a noninvasive indicator of increased intracranial pressure? Brit. J. Anaesth., 1992, 68, p. 424–426.
10. Van Osta, A. et al. Effects of high altitude exposure on cerebral hemodynamics in normal subjects. Stroke, 2005, 36, p. 557–560.
11. Diringer, M. N., Axelrod, Y. Ovlivňování hemodynamiky na neurologické jednotce intenzivní péče – léčba poranění hlavy zaměřená na mozkový perfúzní tlak a hemodynamická podpora u mozkových vazospasmů. Curr. Opin. Crit. Care, 2007, l, p. 35–41.
12. Moppett, I. K. et al. Effects of norepinephrine and glyceryl trinitrat on cerebral haemodynamics: transcranial Doppler study in healthy volunteers. Brit. J. Anaesth., 2008, 100, 2, p. 240–244.
13. Fernandez, J. A. A., Perez–Quintero, R. Some more applications of transcranial Doppler in the ICU. Inten. Care Med., 2007, 33, p. 1667–1668.
14. Moreno, J. A. et al. Evaluating the outcome of severe head injury with transcranial Doppler Ultrasonography. Dostupný na: http://www.medscape.com.viewarticle/405570
15. Sloan, M. A. et al. Assessment: Transcranial Doppler Ultrasonography. Neurology, 2004, 62, p. 1468–1481.
16. Young, G. B. et al. Brief rewiev: The role of ancillary tests in the neurological determination of death. Can. J. Anesth., 2006, 53, p. 620–627.
17. Steiner, L. A., Andrews, P. J. D. Monitoring the injured brain: ICP a CBF. Brit. J. Anaesth., 2006, 97, p. 26–38.
18. Lampl, Y. et al. Diagnosis Brain death using transcranial Doppler with transorbital approach. Arch. Neurol., 2002, 59, p. 58–60.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2008 Issue 6-
All articles in this issue
- Assessment of the reliability of the urinary neutrophil gelatinase-associated lipocalin (NGAL) as an early marker of renal dysfunction after cardiac surgery: A prospective observational study
- The first combined heart-lung transplantation in the Czech Republic from the perspective of an anaesthesiologist and an intensivist
- Power M-mode in Transcranial Doppler (TCD) facilitates the diagnostic process in neurointensive care – case reports
- Corticosteroids in the treatment of ALI/ARDS
- Permissive hypercapnia
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Permissive hypercapnia
- Corticosteroids in the treatment of ALI/ARDS
- The first combined heart-lung transplantation in the Czech Republic from the perspective of an anaesthesiologist and an intensivist
- Power M-mode in Transcranial Doppler (TCD) facilitates the diagnostic process in neurointensive care – case reports
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

